La hipertensión arterial pulmonar (HAP) es una enfermedad rara y progresiva de las arterias pulmonares que se caracteriza por el estrechamiento de los vasos sanguíneos en los pulmones.1 Dicha patología ejerce una sobrecarga significativa en el corazón y tiene el potencial de ser mortal.
En Argentina, los pacientes tardan un promedio de 16 meses en recibir un diagnóstico de HAP.5

Buenos Aires, 18 de diciembre de 2024 – El lunes 16 de diciembre de diciembre de 2024, la Administración Nacional de Medicamentos, Alimentos y Tecnología Médica (ANMAT) otorgó la autorización para una nueva opción terapéutica para el tratamiento de adultos con hipertensión arterial pulmonar del grupo 1 de la OMS (Organización Mundial de la Salud), también conocida como HAP. Previamente, el 26 de marzo de este año la molécula recientemente autorizada para tratar a pacientes adultos con HAP, fue también aprobada por parte de la Administración de Alimentos y Medicamentos (FDA, por sus siglas en inglés) de los Estados Unidos de América y por la Agencia Europea de Medicamentos (EMA, European Medicine Agency).
La hipertensión arterial pulmonar es una de las enfermedades que se encuentran amparadas por la Ley Nacional 26.689 de Enfermedades Poco Frecuentes. Esta ley promueve el cuidado integral de la salud de las personas con enfermedades poco frecuentes y mejorar la calidad de vida de ellas y de sus familias.
A pesar de los avances en la ciencia, la hipertensión arterial pulmonar sigue siendo una enfermedad que presenta desafíos en términos de su diagnóstico y tratamiento. Con esta aprobación por parte de ANMAT, se incorpora en la Argentina un nuevo mecanismo de acción para los pacientes que padecen la enfermedad, quienes tendrán más opciones para tratar la hipertensión arterial pulmonar.
En este marco, Jaime Ruiz, Director Ejecutivo de Asuntos Médicos en MSD Clúster Sur, expresa: “En MSD Argentina creemos firmemente en la investigación científica y en el desarrollo de medicamentos innovadores que pueden tratar enfermedades poco comunes y prolongar la vida de los pacientes”.
La hipertensión arterial pulmonar y sus síntomas
La HAP es una enfermedad de detección tardía. En las primeras etapas es posible que el paciente no note indicios durante meses e incluso años. Según una encuesta realizada con pacientes reales en América Latina, los síntomas empeoran con el progreso de la enfermedad y es allí cuando comienzan a experimentar signos que son comunes con otras enfermedades pulmonares1. Las tasas de diagnósticos erróneos fueron similares en todos los países consultados (Argentina 57%, Brasil 44%, Colombia 51%, México 55%).5
En esta misma encuesta, los pacientes en Argentina demoran en promedio 16 meses en recibir un diagnóstico definitivo de Hipertensión Arterial Pulmonar.5
Entre los síntomas se encuentran1:
● Aumento de la dificultad para respirar. Al principio mientras hace ejercicio y con el tiempo mientras está en reposo.
● Edema o hinchazón de los pies, las piernas y, eventualmente, el abdomen y el cuello.
● Palpitaciones, pulso acelerado o latidos fuertes.
● Labios y dedos que se vuelven azules por la falta de oxigenación.
● Presión o dolor en el pecho.
● Mareos o desmayos.
● Ronquera, tos y fatiga.
Origen y diagnóstico de la HAP
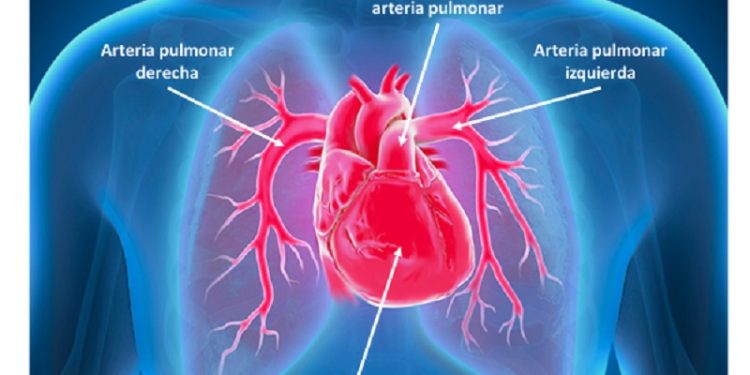
La hipertensión arterial pulmonar hace que el corazón trabaje más de lo normal para bombear sangre a los pulmones. El lado derecho del corazón bombea sangre a través de las arterias pulmonares a los pulmones para recoger el oxígeno y luego retornar al lado izquierdo para distribuir sangre oxigenada hacia el resto del cuerpo. Cuando las pequeñas arterias de los pulmones se estrechan, no pueden transportar la cantidad suficiente de sangre y la presión aumenta. El esfuerzo del corazón en contra de dicha presión conduce a que el lado derecho del corazón se vuelva más grande y comience a fallar, lo que conduce a la insuficiencia cardíaca.
Sus síntomas son similares a los de otras enfermedades pulmonares comunes como el asma2 Por esto, el diagnóstico se basa en un proceso de descarte de otras enfermedades.
Con la ayuda de médicos de diferentes especialidades como neumónologos, cardiólogos, reumatólogos entre otros, al paciente se le realizan diversas pruebas tales como:
● Análisis de sangre, que incluyen las pruebas de tiroides, hígado, química sanguínea y laboratorios específicos de enfermedades autoinmunes como el lupus eritematoso sistémico, esclerodermia y artritis reumatoide, como así también el test de VIH.
● Electrocardiograma para conocer la actividad eléctrica del corazón y detectar anomalías. Los médicos también pueden descubrir signos de sobrecarga en el lado derecho del corazón.
● Pruebas de función pulmonar (o pruebas respiratorias) para detectar enfermedades como asma o EPOC.
● Prueba de caminata de 6 minutos para poder medir objetivamente la distancia que puede recorrer una persona y ver si sus niveles de oxígeno disminuyen cuando está físicamente activo.
● Ecocardiograma para verificar el tamaño y el estado de las cavidades cardíacas a través de un ultrasonido al corazón. También se puede utilizar para estimar la presión sanguínea en las arterias pulmonares.
● Cateterismo cardíaco derecho, una prueba que es invasiva y requerida para confirmar el diagnóstico. Consiste en insertar un catéter a través del cuello, el brazo o la ingle hacia el lado derecho del corazón hasta la arteria pulmonar, permitiendo obtener información sobre la presión en los diferentes órganos.3
Diagnóstico tardío, consecuencia y complicaciones crónicas
De acuerdo con la encuesta anteriormente mencionada, los pacientes más jóvenes y aquellos que padecen un trastorno respiratorio habitual con frecuencia tienen un diagnóstico tardío. La edad media en el momento de la primera aparición de síntomas fue de 43 años en Argentina, 56 años en Brasil, 45 años en Colombia y 45 años en México.5
Los primeros síntomas notados por los pacientes en general fueron dificultad para respirar (78%), fatiga (65%) y dolor/presión en el pecho (33%); esto fue similar en todos los países. 5
La proporción de pacientes que informaron un diagnóstico erróneo fue similar en todos los países (Argentina 57%, Brasil 44%, Colombia 51%, México 55%). Asimismo, en Argentina el 22% de los pacientes reciben un diagnóstico de asma, un 11% neumonía, un 9% ansiedad o EPOC, un 8% problemas cardíacos, entre otros.5
La principal complicación crónica de la hipertensión arterial pulmonar es la insuficiencia cardíaca4. Las enfermedades cardiovasculares aún presentan ciertas carencias en términos de tratamientos y esto impulsa la búsqueda de medicamentos transformadores que tengan el potencial de redefinir el panorama del tratamiento y mejorar la atención al paciente3.
“Seguimos enfocados en desarrollar innovaciones científicas para la hipertensión arterial pulmonar que brinden beneficios significativos a los pacientes, un desempeño clínico diferenciado”, agrega Ruiz. “Nos impulsa nuestra búsqueda de medicamentos transformadores que tengan el potencial de redefinir el panorama del tratamiento y mejorar la atención al paciente en estas áreas críticas” resalta el ejecutivo.
Por dudas o consultas por parte de pacientes contactar a dpoc.argentina@merck.com o al (011) 6090- 7200.